(Actualización 2023)
por Roberto ítalo Tozzini
Anatomía y Fisiología de los Genitales Femeninos.
Genitales Externos: Vulva
Como genitales externos podemos distinguir, entre los surcos génito-crurales, la Vulva, que se prolonga hacia arriba y adelante con el Monte de Venus y que por debajo y atrás, luego de la horquilla se continúa con el perineo que la separa del ano.
En la vulva describimos: el clítoris, los labios mayores y menores, la horquilla vulvar y en un plano más profundo, el vestíbulo que hacia delante muestra la desembocadura de la uretra y hacia atrás, el himen o el introito vaginal.
- Clítoris. Es el equivalente del pene en el varón. Consta de dos cuerpos cavernosos que terminan en un pequeño glande. Los cuerpos cavernosos se fijan a las ramas isquiopubianas y luego se unen en la línea media. Están recubiertos por un repliegue cutáneo que es continuación de la rama superior en que se divide el labio menor hacia arriba y se denomina capuchón, mientras que la rama inferior de esa división, se fija a la cara ventral del clítoris constituyendo el frenillo.
- Los labios mayores son repliegues cutáneos que limitan lateralmente la vulva, cubriendo a los labios menores y ocultando la entrada vaginal o introito. Contiene un relleno adiposo que hacia arriba se prolonga con la almohadilla adiposa del monte de Venus y muestra pelos sexuales en su cara externa, mientras que, en la interna, lampiña, desembocan numerosas glándulas sebáceas y sudoríparas, produciendo un olor característico. Hacia su extremo inferior, se une con el lado opuesto en una suerte de pliegue denominado horquilla vulvar. Más hacia atrás, el perineo la separa en unos 2.5 cm del orificio anal. Los labios mayores están separados de los menores por el surco interlabial.
- Labios menores. Conocidos también como Ninfas, son unas lengüetas cutáneas delgadas de extensión variable que protegen al introito vaginal y al meato uretral. A veces pueden alcanzar un desarrollo considerable. No tiene pelos, pero sí glándulas sebáceas y hacia adentro, en el surco nifo-himeneal que las separa del introito, desembocan las glándulas de Bartholino, las más importantes de las que proveen lubricación con su secreción durante la excitación sexual y el coito.
- En el vestíbulo, situado en un plano más profundo que las ninfas se observa un orificio anterior o meato uretral y hacia atrás el ingreso de la vagina o introito que en la mujer virgen se halla parcialmente cubierto por una membrana de tejido conectivo, muy vascularizada, denominada himen. Luego del comienzo de la actividad sexual con penetración, el himen se desgarra, persistiendo restos de tejido en forma de flecos, llamados carúnculas mirtiformes.
Genitales Internos Vagina
Es un órgano intrapelviano extraperitoneal constituido por un conducto muscular tapizado por mucosa estratificada, aplanada de adelante a atrás y que se extiende desde el introito al cérvix, dirigiéndose hacia arriba y atrás en la pelvis, en dirección al sacro. La vagina en reposo, mide en promedio unos 8 cm, siendo mayor la longitud de su cara posterior que la anterior y durante el coito se produce su elongación, alcanzando los 10-12 cm.
En su extremo superior, la vagina se inserta alrededor del cuello uterino, generando un espacio circular denominados fondos de saco. El posterior, más pronunciado, contacta con la zona más declive de la cavidad peritoneal, llamada, fondo de saco de Douglas. En su trayecto hacia los genitales externos, la vagina contacta por su cara anterior, primero con la vejiga y luego con la uretra que descansan sobre el tabique vésico-vaginal. Por detrás, el tabique recto-vaginal la separa del recto, hasta su porción terminal en que se interpone un núcleo fibro-muscular denominado cuña perineal que suele desgarrarse en los partos, contribuyendo a la presentación de prolapsos.
Útero. Fuera del embarazo es una víscera hueca con una cavidad virtual (cavidad endometrial), cuyas caras permanecen adosadas. En este órgano parcialmente intraperitoneal se distinguen 3 segmentos con estructura y funciones diferentes: el cérvix, el istmo y el cuerpo uterino.
El cérvix, según vimos, se inserta en el ápex vaginal, dando origen a los fondos de saco anterior, laterales y posterior, es extraperitoneal y presenta un conducto central o conducto endocervical de unos 25 mm de extensión que comunica la cavidad uterina con el ambiente vaginal. El ectocérvix al igual que la vagina, presenta una mucosa con epitelio estratificado sin capa cornea y el endocérvix, un epitelio cilíndrico con células ciliadas y mucosecretoras. Ambas mucosas confluyen a nivel del orificio cervical externo, aunque según las circunstancias fisiológicas esta zona puede desplazarse hacia la superficie externa (partos) o al interior del canal (menopausia). Al ser una zona de transición epitelial, con frecuente necrosis y reepitelización, su mayor actividad mitótica la vuelve de riesgo oncológico y es precisamente en esta zona de transformación donde se inician la mayoría de los cánceres cervicales con el estímulo de los HPV16,18 y otros.
El cuerpo uterino adulto, en la mujer nulípara, mide internamente unos 5 cm de longitud, un ancho intercornual de 4 cm y presenta una forma ligeramente triangular con su base hacia la cavidad abdominal. Consta de 3 capas, la interna o mucosa endometrial, con un estrato superficial o funcional que se renueva con cada menstruación y una capa profunda basal, fija que permite la renovación de la mucosa luego de cada menstruación. El endometrio es un tejido altamente sensible a las hormonas ováricas y los estrógenos producen un cuadro activo de proliferación con crecimiento glandular y vascularización del estroma, mientras que la progesterona, secretada en forma creciente a partir de la ovulación, inhibe la acción endometrial y determinan cambios secretorios característicos en el epitelio y el estroma (células deciduales) preparando a esta mucosa para la implantación del embrión. Si el embarazo no se produce, ambos esteroides disminuyen rápidamente activando a enzimas del tipo de las metaloproteinasas de matriz y al sistema vascular donde se producirá una intensa vasoconstricción, determinando la suma de factores la necrosis, disgregación y expulsión del endometrio funcional con la sangre menstrual.
La capa muscular tiene un gran desarrollo y su contracción favorece la expulsión. Muestra una notable capacidad de distensión durante el embarazo y sus contracciones se activan durante el parto o el aborto. La serosa peritoneal finalmente, recubre toda la superficie peritoneal de la víscera. Por delante la separa de la vejiga hasta el fondo de saco vésico-uterino y por detrás, sobrepasa la cara posterior y el cuello para constituir el fondo de saco de Douglas, adyacente al fondo de saco posterior de vagina. Lateralmente se extiende hasta la pared pelviana, permitiendo el tránsito de los vasos uterinos que entran y salen del útero y tercio superior de vagina y el paso de un fuerte ligamento de fijación uterina al centro de la pelvis; el ligamento cardinal o de Mackenrod. Estos pliegues peritoneales, se conocen como Ligamentos Anchos y hacen relieve en su borde superior, de adelante a atrás, el ligamento redondo, la trompa de Falopio y el ligamento útero- ovárico. En la base de esta tienda peritoneal, se encuentra el citado ligamento cardinal y por fuera y atrás del cayado de la arteria uterina, cruza el uréter en su trayecto hacia la vejiga. Entre el cuerpo y el cérvix, se encuentra el punto o la zona más estrecha del útero, con musculatura circular y una mucosa poco receptiva al estímulo hormonal, que se denomina Istmo uterino, con funciones de retención durante el embarazo.
Las trompas de Falopio u oviductos, son de estructura tubular y miden 10 a 12 cm de largo, con un diámetro interior que va en aumento desde el cuerno uterino (1 mm) hasta su terminación en la ampolla y fimbrias (1 cm o más). Presenta una porción intramural de cm, el istmo de unos 3 cm y el pabellón de 4 a 8 cm donde su luz se vuelve amplia, terminando en unas digitaciones mucosas, llamadas fimbrias que se aplican a la superficie ovárica en el momento de la ovulación. Una de ellas, la Fimbria Ovárica, permanece en contacto estable con la gónada. En la ampolla, el óvulo fecundado expulsa su segundo corpúsculo polar y comienza a dividirse activamente. Luego de 4 a 6 días llega a la cavidad endometrial en estado de mórula para iniciar el proceso de implantación. El interior de las trompas se halla tapizado por un epitelio cilíndrico ciliado, con células secretoras intercaladas que producen la progresión y nutrición necesaria para que la zigota alcance su destino endometrial.
Los ovarios. Las gónadas femeninas incluyen dos glándulas similares situadas lateralmente en la pelvis, por detrás de la hoja posterior del ligamento ancho y en contacto con las fimbrias del oviducto. En su extremo antero-inferior se une al útero mediante el ligamento útero-ovárico y por su extremo superior, recibe su principal irrigación por la arteria ovárica que proviene de la aorta o la arteria renal izquierda y transcurre por el ligamento infundíbulo-pélvico o suspensor del ovario. La gónada mide unos 3 a 4 cm de longitud por 2 de ancho y 1 cm de espesor, con un volumen de unos 6 cm3. Muestra al corte, una zona cortical, donde anidan los folículos en sus diferentes estados evolutivos: primordial, primitivo, secundario o antral, maduro y ovulatorio. Todos los folículos se originan durante la vida embrionaria; son alrededor de 1.000.000 al nacimiento, para reducirse a unos 250.000- 300.000 al tiempo de la menarca y a < de 2000 cuando se alcanza la menopausia. Durante la vida reproductiva sólo unos 500 folículos llegan a ovular. Por dentro de la corteza se encuentra la médula, rica en elementos vasculares y conjuntivos laxos.
El folículo es la unidad funcional del ovario ya que conjuga la actividad hormonal y la gametogénica. En su interior y comandando su desarrollo, se encuentra el óvulo o gameto femenina con 23 cromosomas, pero detenido en profase de su primera división meiótica. El óvulo se encuentra rodeado por células nodrizas, encargadas de los intercambios metabólicos, denominadas, células de la corona radiada. Por fuera, entre el "antro" o espacio llenado por el líquido folicular, se disponen varias capas de células epitelioides, llamadas células granulosas, verdadera usina transitoria en la elaboración de estrógenos, HAM, proteínas diversas, péptidos, citokinas y el propio líquido folicular. Tienen receptores para la FSH que es el principal motor del desarrollo del folículo y en su etapa de madurez, adquiere también receptores para la LH. Alrededor de las células granulosas se presenta una membrana anhista de colágeno hasta donde llegan vasos e inervación sin penetrarla y por fuera de ella se diferencian otras células de estirpe conjuntiva en epitelioides, ricas en lípidos (colesterol LDL) con receptores a la LH, denominadas, células de la teca interna y que aparecen a partir de los folículos secundarios antrales. Estas células fabrican andrógenos (androstenediona, testosterona y DHEA) parte de los cuales actúan sobre efectores como el folículo piloso y parte difunde al interior del folículo para metabolizarse en estradiol en las citadas células de la granulosa. La teca externa tiene una estructura y función menos definida y se confunde progresivamente con el tejido adyacente. En algunas especies, presentas fibras musculares lisas, vinculadas al parecer, con el proceso de la ovulación.
Desde el punto de vista funcional, el folículo se caracteriza por su actividad cíclica, madurando bajo la acción de las gonadotrofinas a partir de su desarrollo antral, con creciente producción de estradiol por parte de la granulosa que activa sus enzimas aromatasas, hasta alcanzar un valor máximo o pico ( alrededor de 250 a 350 pg/ml de estradiol) que a su vez produce la salida en oleada de la LH (pico de LH por feed back + del E2) desde los gonadotropos pituitarios y este, reactiva la primer división meiótica del óvulo, produce la ovulación y determina la formación del cuerpo amarillo. El cuerpo amarillo o lúteo, reemplaza ahora al folículo, siendo una estructura sólida, muy vascularizada, compuesta por células luteinizadas de la granulosas y teca interna que secretan cantidades crecientes de progesterona y constantes de estrógenos, necesarias para preparar al endometrio y otros tejidos para la implantación del embarazo. Si no hay gestación, el cuerpo lúteo regresa después de 12-14 días y se inicia un nuevo ciclo; si la hay, la HCG producida por el embrión mantendrá activo a ese cuerpo lúteo gravídico por unas 8 semanas más, fecha en que la placenta tomará el control metabólico y hormonal de la gestación.
|
Tabla 1 Principales Motivos de consulta en Ginecología.
|
LA CONSULTA GINECOLÓGICA. Interrogatorio o anamnesis.
El interrogatorio señala el comienzo de la consulta médica, siendo de importancia fundamental para orientar el diagnóstico, apreciar los potenciales riesgos en la salud de la mujer y desarrollar una sólida relación médico-paciente. Debe ser amable, conciso y completo.
Los datos recogidos, volcados en la hoja de un papel o en un programa de computación, constituyen la Historia Clínica del paciente y resume los antecedentes familiares, personales y el ámbito sociocultural en que desarrolla su actividad, así como sus síntomas y signos y los posibles diagnósticos, constituyendo una herramienta indispensable para la evaluación y seguimiento de la mujer sana o enferma, así como un documento insoslayable por su valor médico-legal, en múltiples circunstancias. Esta información, nos permitirá ubicar a la mujer en su condición y circunstancia, como ser psicobiosocial y por lo tanto, resultante de la interacción de su estructura genómica con su medio ambiente, incluyendo la presencia microbiana intestinal o microbioma, que termina generando circunstancias especiales para cada individuo.
En lo estrictamente ginecológico, este interrogatorio buscará antecedentes familiares de cáncer (mamario-ovárico) y de enfermedades hereditarias ligadas a la esfera genital o de prevalencia femenina. En lo personal se investigarán las enfermedades y cirugías mamarias y pelvianas, la realización o no de estudios de Papanicolaou y mamografías si caben, de la aplicación de vacunas contra el HPV y la existencia de adicciones como el fumar, drogadicción o alcoholismo. Deben registrarse la edad de la menarca o del desarrollo sexual, las características del ciclo menstrual o la fecha de la última menstruación si se encuentra en menopausia. Si tiene relaciones sexuales con o sin cuidados anticonceptivos y fundamentalmente, si se ha embarazado, cuantas veces y como han sido sus partos y lactancias o sus abortos. Si se encuentra en menopausia, debe registrarse si realiza o ha realizado tratamiento hormonal y en que ha consistido. El examen ginecológico debe ser completo incluyendo la inspección de los genitales externos y de los caracteres sexuales secundarios, la adecuada palpación de los genitales internos (excepto en vírgenes) y el examen de las mamas. Debe incluirse también, en la mujer adulta, la toma de la tensión arterial.
MOTIVOS DE CONSULTA.
|
Tabla 2
|
Aparte de la consulta en salud, que cada vez es más frecuente y que se realiza con fines preventivos, la mujer suele consultar por alguno de los siguientes síntomas (tabla 1).
Desde luego que estos motivos de consulta han de variar según la edad y la etapa reproductiva de la paciente (niña, púber, adolescente, adulta o post menopaúsica) Este capítulo está enfocado al paciente adulto, por lo que mencionaremos sólo algunas de las condiciones más destacadas que se observan a partir de la fecha de la menarca.
Alteraciones del ciclo menstrual. El ciclo menstrual normal o eumenorreico, presenta las siguientes características: duración, 28, +- 7 días; flujo menstrual, dura de 3 a 7 días con una pérdida sanguínea estimada en 20 a 60 mi y se acompaña de una sensación de molestias pelvianas menores que no interfieren con la actividad normal.
El ciclo puede alterarse en su frecuencia: si se acorta, (<21 días) se habla de polimenorrea o sangrado frecuente (FIGO 2011); si se alarga, entre 36 y 89 días, se lo define como oligomenorrea o sangrado menstrual infrecuente (FIGO 2011). Luego de 90 días sin sangrado, la paciente está en amenorrea. A su vez, el flujo menstrual puede prolongarse por más de 7 días y así se expresa según FIGO (sangrado menstrual prolongado), reemplazando al término de menorragia y si se acorta, definido como hipomenorrea (2 días o menos), FIGO lo expresa simplemente como "sangrado menstrual corto". Se reserva el término de hipermenorrea, para la menstruación muy abundante (tabla 2). En general estos cambios del ciclo, frecuente motivo de consulta en mujeres jóvenes y adolescentes, sólo reflejan alteraciones del ciclo ovárico, a nivel central (stress, regímenes excesivos de adelgazamientos) o bien, gonadal intrínseco (PCOS). Se mencionó que también el ciclo puede faltar (amenorrea) y esto ocurrir luego de menstruaciones más o menos normales (amenorrea secundaria) sumándose a las causas citadas, centrales, gonadales y endocrinas que alteran al ciclo, el embarazo normal o patológico en la mujer con relaciones sexuales. También enfermedades del endometrio o la histerectomía pueden producir esta sintomatología. Si nunca se ha menstruado, estamos frente a una amenorrea primitiva que igualmente será de causa central (hipotálamo-hipofisaria, con bajas gonadotrofinas) o gonadal (con altas gonadotrofinas), siendo aquí frecuente las alteraciones genéticas (disgenesias) o por ausencia del efector (agenesia útero vaginal). En algunas malformaciones genitales, se menstrua pero la sangre no puede exteriorizarse (criptomenorrea) produciendo un cuadro de dolor pelviano cíclico.
La presencia de sangrado fuera de la menstruación, se denomina metrorragia o bien spotting o goteo si es mínima, pero en la nomenclatura aceptada por FIGO (2011) se la menciona como SUA (sangrado uterino anormal) Las distintas patologías que pueden expresarse con sangrados anormales, se leen en las tablas 3 y 4. Finalmente, en los días premenstruales, por acción de la progesterona secretada por el cuerpo lúteo, puede presentarse cierta tensión mamaria, leve aumento del peso y molestias pelvianas. La exageración de estas sensaciones, se denominan mastodinia a nivel de la mama y dismenorrea con o sin síndrome premenstrual en cuanto al ciclo ovárico. Si esta situación produce descontrol emocional, al síndrome premenstrual se le agrega el "desorden disfórico premenstrual".
El dolor, citado parcialmente, es otro frecuente motivo de consulta ginecológica. Puede presentarse en forma aguda y ser un episodio único o reiterarse con cierta periodicidad, asociado o no a los episodios menstruales. También puede ser crónico, persistente, sin relación con la menstruación o mostrando relación con el ciclo. Embarazo ectópico, torsión de anexos, malformaciones genitales con criptomenorrea, endometriosis, infecciones anexiales (piosalpinx y absceso ovárico), enfermedad pelviana crónica y varicocele pelviano, figuran como causas de esta sintomatología.
Muchas consultas son por Flujo genital en mujeres activas sexualmente. A la sensación de humedad y flujo vaginal, puede agregarse el prurito vulvar, particularmente molesto en pacientes con infección por cándida albicans. En estos casos, la secreción es blanca, espesa, inodora y adherente a la mucosa vaginal y con frecuencia se presenta durante un embarazo o tomando anticonceptivos hormonales o luego de un prolongado tratamiento con antibióticos o en mujeres diabéticas. Si el flujo es abundante, amarillo-verdoso, fluido, con olor escaso o ausente, incluso visualizando pequeñas burbujas con la observación especular, es probable que estemos en presencia de un flujo por trichomonas, fácil de diagnosticar si observamos al microscopio una gota del mismo y comprobamos la presencia de trichomonas, flagelados dotados de movilidad. Si el flujo es grisáceo o blanquecino, abundante y con olor penetrante y desagradable, se puede pensar en un cuadro de vaginosis por coexistencia de gardnerellas con flora anaerobia. Por último, la secreción vaginal puede ser purulenta con enrojecimiento del cérvix y la pared vaginal asociados o no a síntomas de infección (gonococcia). El laboratorio confirma, en todos los casos, la sospecha clínica.
Metrorragia de la post-menopausia; ya considerado genéricamente, cobra especial relevancia cuando se presenta en la post menopausia. En tal circunstancia, es necesario confirmar o descartar el diagnóstico de carcinoma de endometrio. Se empleará para ello, la ecografía transvaginal, la histeroscopia o el legrado biópsico de endometrio. También el SUA debe investigarse cuando aparece luego de la relación sexual o se mantiene en el tiempo, en una mujer en edad reproductiva, que no realiza controles ni Papanicolaou, periódicamente. La sola colocación del espéculo vaginal, puede orientar hacia un carcinoma de cérvix.
Tumor mamario. Las alteraciones de la glándula mamaria resultan en consultas iterativas, asociadas por lo general, al temor al diagnóstico de cáncer. Por debajo de los 30 años el cáncer de mama es muy infrecuente y los tumores sólidos serán en su mayoría fibroadenomas, mostrando semiológicamente, límites netos, tamaño entre 1 y 4 cm y buena movilidad. Si la formación es de naturaleza quística, según se confirma por ecografía o punción, la movilidad será menor, así como la consistencia, puede aparecer en poco tiempo y la mama presentar áreas más firmes, propias de una mastopatía fibroquística. Todo tumor mamario que se presente luego de los 40 años, merece un examen exhaustivo para confirmar o no el diagnóstico de cáncer. Si bien la semiología es de ayuda (tumor de alta consistencia, bordes irregulares, adherencias a piel o tejidos vecinos, etc) se pretende un diagnóstico precoz, sólo posible mediante imagenología (mamografía digital, simple o 3D, ecografía simple o con Doppler color, RMI) y en casos sospechosos, biopsia dirigida estereotáxica con aguja gruesa (mamotón o suros). En cambio, el dolor mamario tiene poca relevancia, salvo en los procesos infecciosos agudos vinculados a la lactancia (mastitis o abscesos de mama) y la secreción por el pezón, es un síntoma infrecuente y salvo la presencia de sangre en la misma, propio de cuadros benignos de la glándula.
Alteraciones de la Respuesta Sexual. Con frecuencia la falta del deseo sexual(frigidez) o la incapacidad para llegar al orgasmo (anorgasmia), se consideraba como la consecuencia natural de los cambios hormonales del climaterio y como tal, en la medicina tradicional, no merecía particular atención ni tratamiento.
Actualmente, empujado por cambios culturales y conceptos de empoderamiento femenino, se lo estudia como una patología biopsicosocial que amerita un profundo análisis, en la búsqueda de recuperar un derecho de la mujer, como es el del placer sexual. Derecho, por otra parte, ejercido por el varón, casi sin limitaciones, durante siglos.
En nuestro presente, psicólogos/as, sexólogas y otras profesionales disponen de una metodología exitosa, en cuanto al tratamiento de la respuesta sexual de la mujer, aunque suelen colisionar con un paradigma adjudicado a la concepción machista de la sociedad cristiana, que tan valioso se ha mostrado en otros aspectos: la estructura familiar. Es indudable que el compañero sexual juega un rol importante en la gratificación y respuesta femenina, lo que puede determinar propuestas disruptivas en cuanto a la búsqueda de orgasmos satisfactorios. Este planteo, no está resuelto ni el criterio es unánime, por lo que la situación determinará una conducta basada en visiones personales y el momento cultural que se transite.
Otro aspecto a considerar, son las relaciones sexuales dolorosas o imposibles por dolor, es decir por Dispareunia.
Podemos considerar dos grupos de pacientes: Las de base Orgánica y las Psicogénicas. Las primeras se observan a consecuencia de hímenes muy desarrollados o fibrosos que obstruyen buena parte del introito vaginal, dificultando su ruptura o desfloración; coitos violentos o violaciones que lesionan desde el introito a los fondos de saco vaginales; a las vaginitis intensas o a la post menopausia, donde la pérdida progresiva de hormonas reduce el grosor y la lubricación vaginal, favoreciendo el desarrollo de pequeñas fisuras o abrasiones superficiales cuyas molestias pueden disimularse durante una buena respuesta sexual, pero que se continúa luego con sensación dolorosa o ardor a nivel genital.
Las psicogénicas derivan principalmente del temor o rechazo al coito, por experiencias previas negativas, a posteriori de una violación o por situaciones de identidad sexual (lesbianismo).
En cada circunstancia, un interrogatorio bien dirigido y confortable, una semiología genital minuciosa y la colaboración de otras disciplinas profesionales (psicología, sexología, etc), podrán mejorar o solucionar este importante motivo de consulta. En las causas orgánicas, a los procedimientos de cirugía mínima, administración local de estrógenos y lubricantes, el tratamiento adecuado de las vaginitis, se ha sumado métodos muy difundidos y aceptados por la mujer aunque su eficacia no se ha valorado aún correctamente, como son la administración local de plasma rico en plaquetas y las aplicaciones de laser de CO2.-
Otros motivos de consulta, se leen en la tabla 1, requiriendo en cada caso su propia metodología diagnóstica.
MÉTODOS DE ESTUDIO
|
|
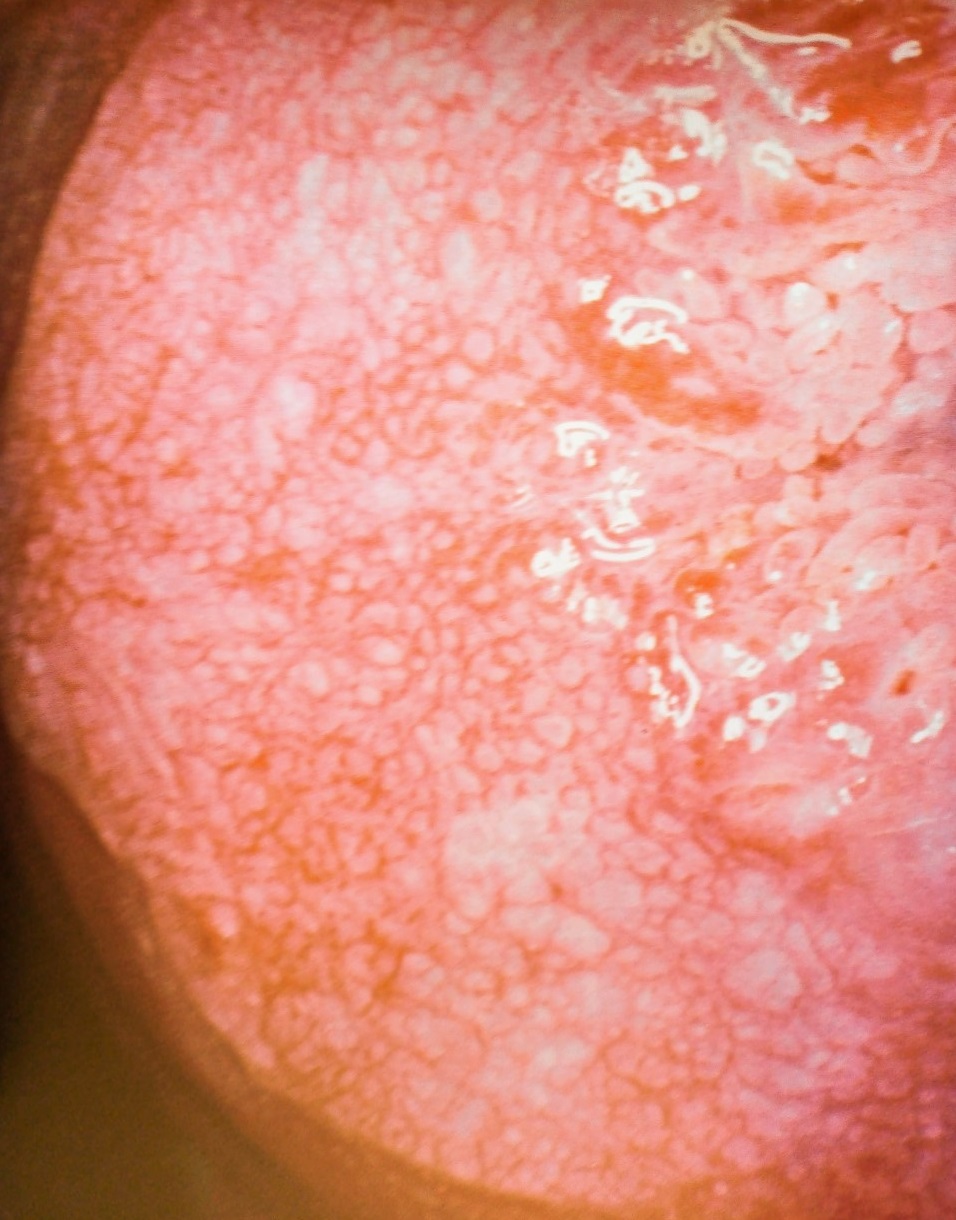
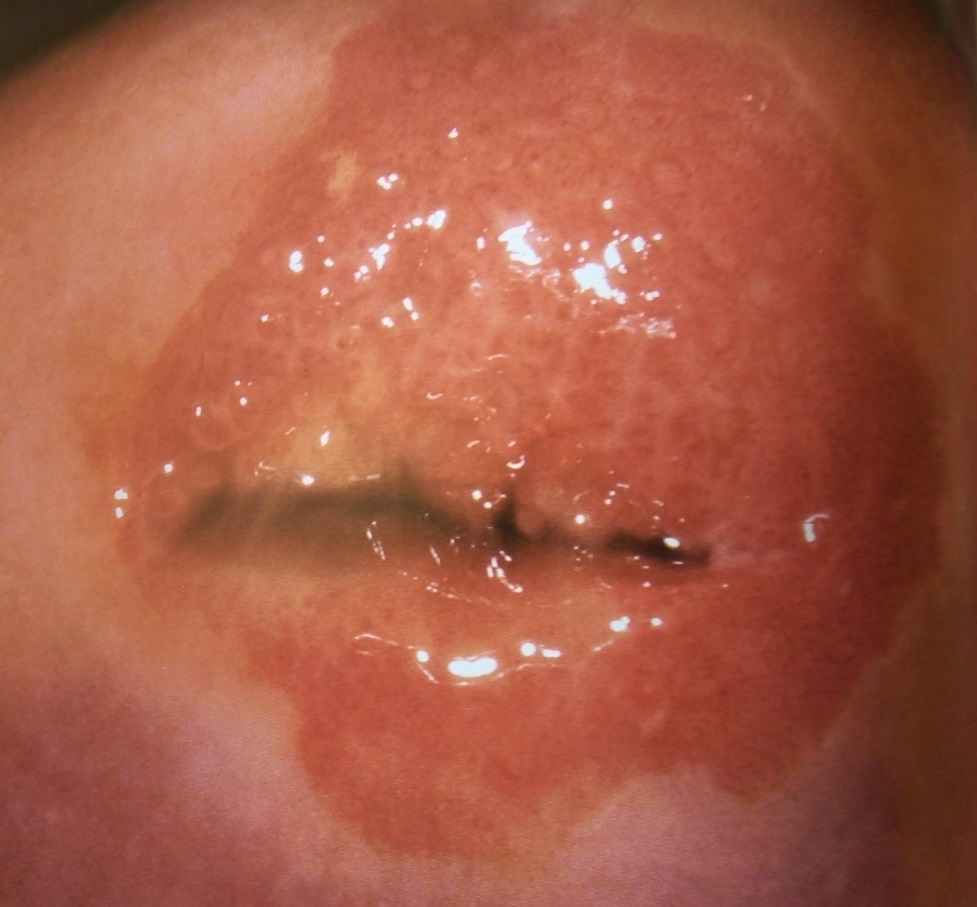
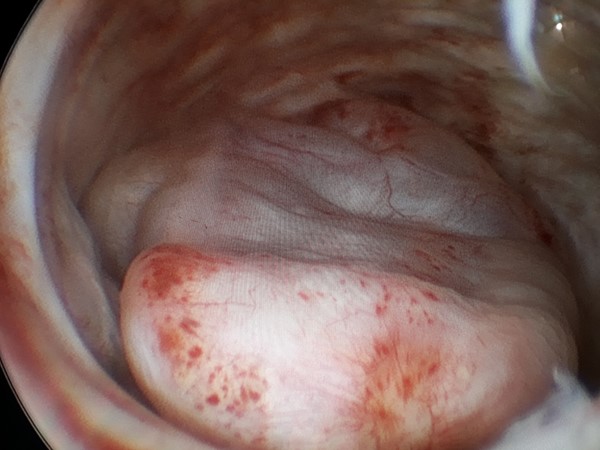
Figura 7 y 8: Imágenes colposcópicas de mosaico y puntos rojos correspondientes a lesión intraepitelial de bajo grado
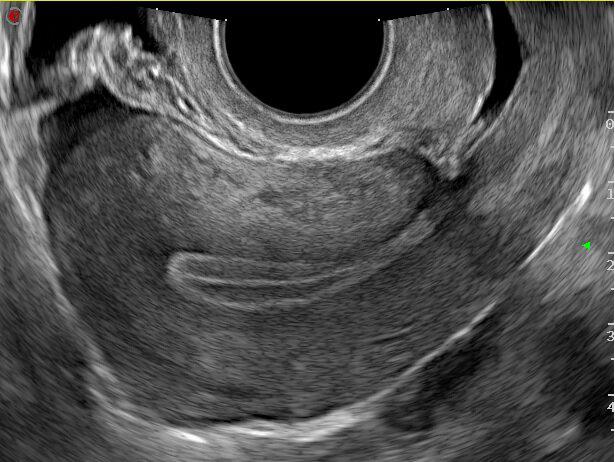
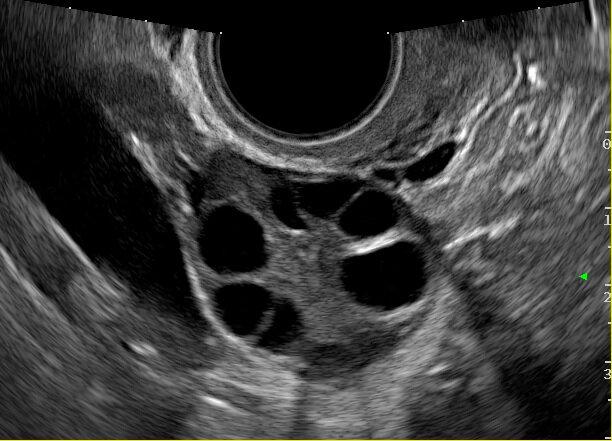
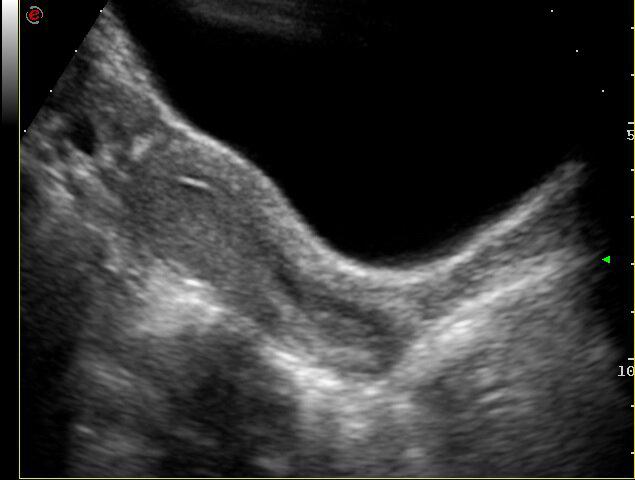
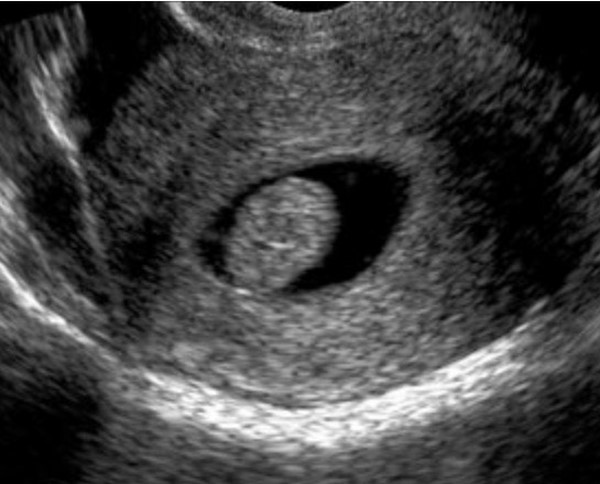
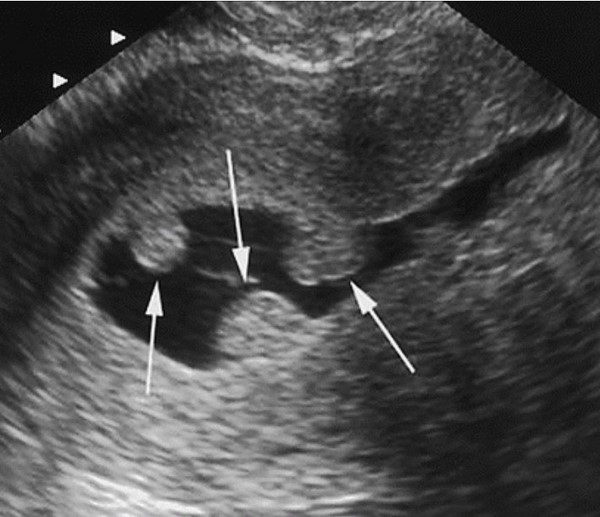
Los avances en este capítulo son extraordinarios. Bien empleados, puede decirse que muy pocas mujeres quedan sin diagnóstico en el caso de presentar patologías. La antigua "laparotomía exploradora" como método para establecer la causa de una enfermedad ginecológica, ha desaparecido en la actualidad. Ya no se concibe operar sin diagnóstico previo. Los avances continuos en el campo de las imágenes, nos permite conocer con creciente precisión, la condición de los órganos genitales pelvianos femeninos. La ecografía es el primer gran auxiliar, indispensable casi, para evaluar el estado anátomofuncional de útero y ovarios por vía abdominal transvesical en mujeres delgadas y sin relaciones sexuales o por vía transvaginal, en aquellas con actividad sexual que aceptan esta vía o en obesas, donde el espesor de la pared abdominal dificulta una buena visualización. En las figuras 1, 2, 3 4, 5 observamos ejemplos de genitales normales y de alguna patología. Hoy día la técnica denominada 4D brinda imágenes excelentes por lo que es empleada con frecuencia en el estudio morfológico del feto en su tercer trimestre.
La tomografía computada multislice (multicortes) ha permitido obtener imágenes de gran calidad con capacidad 3D aunque al emplear radiaciones ionizantes, se interactúa con el tejido vivo y puede producir efectos indeseables. Desde luego, está contraindicada en la mujer embarazada.
Resonancia magnética: este método se basa en ondas de radiofrecuencia bajo un campo magnético circunscripto a una región determinada del organismo. Para una mejor evaluación, se utiliza como medio de contraste el gadolinio. Es un método altamente anatómico sobre todo en las secuencias T2, permitiendo diferenciar los procesos inflamatorios de los tumorales y con gadolinio los tumores benignos del cáncer. También resulta indispensable para el estudio de las malformaciones y DDS (Disturbios del Desarrollo Sexual)
PET-CT: es una tomografía por emisión de protones (PET) combinada con una tomografía multi slice. Son dos equipos unidos, aunque la paciente realiza el estudio sobre una camilla única. El PET utiliza un radioisótopo administrado por vía intravenosa (el 18-Fluor-Deoxyglucosa) que es captado por todos los tejidos, pero con acumulación en los que muestran alto número de mitosis. Ello permite localizar lesiones neoplásicas en cualquier lugar del organismo siempre que alcancen un volumen determinado (masa superior a 1 cm de diámetro). El PET-MR emplea RMI en vez de tomografía, pero su empleo en nuestro medio, es aún muy limitado.
Ver fragmento de una laparoscopía ginecológica (Gentileza Dr. Rafael Pineda)
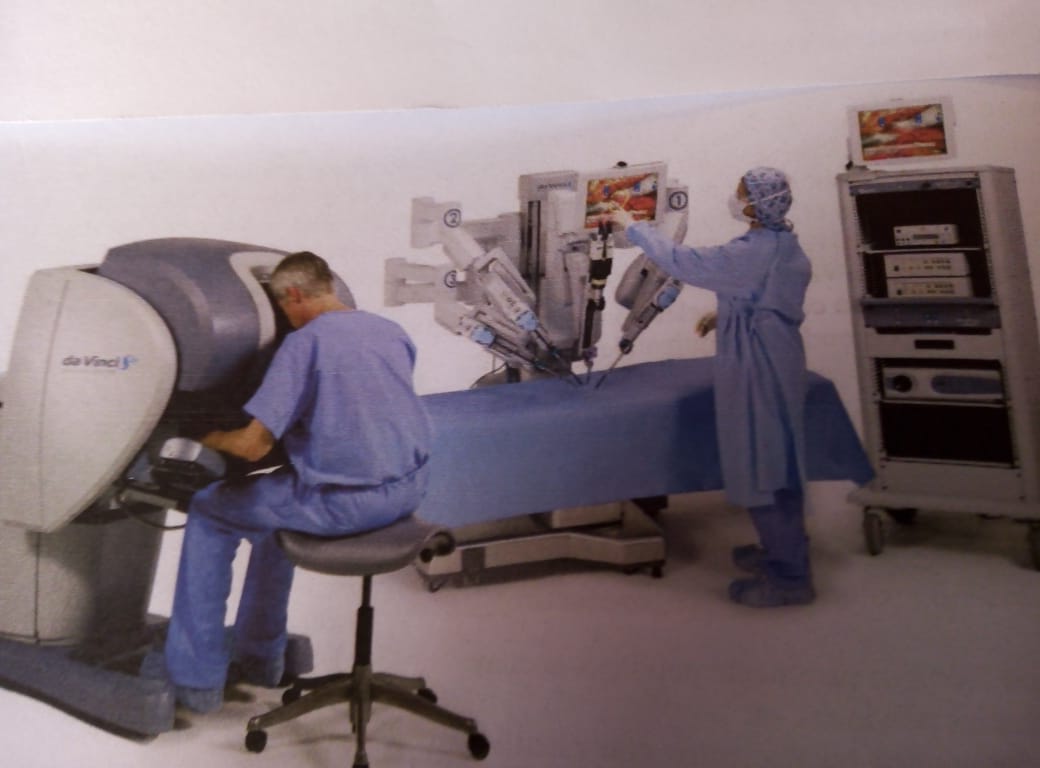
Imágenes endoscópicas: desde los años 70, la endoscopía pelviana inició un desarrollo progresivo que la ha transformado en una herramienta indispensable, no tanto del diagnóstico (como lo fue en su origen) sino del tratamiento quirúrgico, con la videolaparoscopía de alta resolución y la 3D y finalmente, la Robótica.(figura 6) y video. La histeroscopia también ha visto incrementado su empleo como herramienta diagnóstica y terapéutica gracias a los avances recientes de la tecnología. La cavidad uterina y los ostiums pueden observarse actualmente con gran detalle y rapidez. Finalmente, cabe mencionar como método de estudio a la videocolposcopía que suministra y registra imágenes del ecto y parte del endocervix para establecer la normalidad o no de los tejidos cervicales, particularmente, la llamada zona de transformación, punto de origen de la mayoría de las lesiones precursoras del cáncer cervical (figuras 7 y 8).
El perfeccionamiento constante del laboratorio hormonal con determinaciones en sangre al nivel de picogramos y fentogramos, de nuevas proteínas, péptidos, citokinas, marcadores tumorales (en cáncer de mama y de colon, p.ej.), plataformas genómicas para identificación de mutaciones específicas y de polimorfismos, estudios metabolómicos y del microbioma, etc, han dibujado un escenario nuevo, aplicable parcialmente en ginecología que se denomina, "medicina basada en evidencia". No abandonas el arte en la práctica médica, pero la ciencia ha tomado el liderazgo.
|
Tabla 3
|
|
Tabla 4
|