Fernando L. Soldano, Dr. Antonio Molina Rojas e Dr. Gustavo Lavenia
A insuficiência renal aguda (IRA), insuficiência ou insuficiência renal aguda é uma síndrome clínica, secundária a múltiplas etiologias, caracterizada por uma deterioração súbita da função renal que ocorre em um período de algumas horas a dias. A expressão comum é sempre um aumento na concentração de produtos nitrogenados no sangue (uremia e creatininemia). Cerca de 60% dos casos apresentam oligúria (diurese inferior a 400 ml / dia em adultos). Você também pode fazer isso com uma diurese mais alta, ainda maior que 2 litros. Portanto, é importante não exagerar o valor diagnóstico do volume urinário.
Três premissas são necessárias para a função renal: perfusão sanguínea adequada, integridade do parênquima renal e permeabilidade das vias excretórias. A alteração repentina de qualquer um desses elementos pode causar a deterioração da função renal. Dependendo do elemento funcional alterado, a IRA será classificada como A - pré-renal: se a alteração principal for a falha da perfusão renal; B - renal, parenquimatosa ou intrínseca: se a alteração for nas estruturas renais e C - pós-renal ou obstrutiva, se houver interrupção do fluxo urinário.
Epidemiologia
A etiologia e a incidência da IRA dependem fundamentalmente do aspecto geográfico-econômico e da área onde ocorre. Sua incidência na Europa é entre 200 cpm / ano / adultos e 30 cpm / ano / crianças. A IRA é observada com maior frequência em homens (66%), sendo mais frequente em pessoas com mais de 60 anos, mas pode ser observada em qualquer idade. Ocorre tanto no ambiente hospitalar (60 por cento) quanto fora do hospital. Etiologicamente, os IRA diagnosticados fora do hospital são principalmente devido a condições obstrutivas do trato urinário, desidratação e doenças do parênquima renal (glomerulonefrite, vasculite, etc.), enquanto IRA intra-hospitalares são geralmente necrose tubular, geralmente secundária a terapêutica e técnicas de diagnóstico (cirurgia, drogas e contrastes iodados).
|
Etiologia da insuficiência renal aguda
|
Clínica IRA
Podem ocorrer sintomas relacionados ao comprometimento funcional e sintomas do processo de origem. Por isso, o quadro clínico é extremamente variável e depende em parte da gravidade da IRA. O quadro pode variar entre poliúria, com manifestações leves, e oligoanúria, que é mais sintomática. Se houver anúria (diurese inferior a 100 ml / dia), pode sugerir a existência de obstrução bilateral das artérias renais, necrose cortical bilateral, necrose medular bilateral, necrose papilar bilateral ou obstrução bilateral dos ureteres (patologia do trato urinário inferior).O valor normal da uremia (15-35 mg / dl) aumentará em proporção direta ao estado catabólico, em pacientes hipercatabólicos (infecções, traumas graves, queimaduras, choque, transfusões incompatíveis) podem ultrapassar 100 mg / dl / dia). A creatininemia (VN = 0,8-1,2 mg / dl) aumentará proporcionalmente à uremia nas imagens de IRA parenquimatosa e obstrutiva. Na IRA pré-renal, em sua fase inicial, a relação 30/1 (Ur / Cr), normalmente presente, encontra-se alterada, aumentando inicialmente a uremia, rompendo essa relação. Em sua fase evolutiva, se o quadro original não for resolvido, ele se equalizará seguindo esta relação.Normalmente, a formação de ácidos não voláteis, produto do catabolismo protéico, é eliminada pelo rim, haverá retenção dos mesmos, com diminuição do bicarbonato sérico na proporção do estado catabólico, ficando entre 1 a 2 mEq / dia e maior em hipercatabólica. Pode apresentar alterações cardiovasculares como Hipertensão Arterial e Insuficiência Cardíaca por retenção de hidrossalina. A ingestão e a ingestão excessiva de líquidos podem produzir intoxicação pelo excesso de água livre, causando sintomas neurológicos como alteração do nível de consciência, desde confusão a coma e convulsões, devido à hiponatremia e edema cerebral.O potássio também aumenta por catabolismo celular, apresentando-se de acordo com seu nível sérico, por arritmias ventriculares e supraventriculares e, nos casos graves, por associação com acidose e hipocalcemia, parada cardíaca e óbito do paciente. Outros achados laboratoriais incluem leucocitose, com ou sem infecções associadas e a presença de anormalidades de coagulação. Se os sinais e sintomas descritos forem graves, pode ser necessário o tratamento de substituição da função renal com diálise (ver Insuficiência Renal Crônica). Se o tratamento de substituição não for necessário, pode apresentar recuperação do ritmo diurético nas formas oligoanúricas, o que pode levar de horas a semanas, atingindo a normalidade.Freqüentemente, nesses casos, apresentam poliúria de recuperação, devendo ficar atentos ao balanço hidrosalino, pois podem apresentar diurese maciça com colapso cardiovascular. Apesar desses eventos, a uremia e a creatininemia podem continuar altas e, após alguns dias, começar a diminuir.
Na IRA não oligoanúrica, 40 a 80% dos pacientes apresentam volumes urinários normais e até poliúria. As causas mais comuns de IRA não oligoanúrica são aminoglicosídeos (especialmente gentamicina), agentes de contraste radiográfico (iodo), metoxifluorano, queimaduras graves, politraumatismo grave, causas cirúrgicas (especialmente com circulação extracorpórea) e não rabdomiólise. traumático. Nessa forma de IRA, o sódio urinário é menor que nos oligoanúricos, apresentam menor tempo de internação e menos episódios de complicações (infecciosas, hemorrágicas, distúrbios neurológicos e menos acidemia). Esses pacientes apresentam menor necessidade de reposição da função renal, o que reduz a mortalidade para 25%, enquanto nas formas oligúricas é em torno de 50%.
Estudos Complementares para Diagnóstico
Deve ser avaliado:
-
É um distúrbio agudo ou crônico ?: Na IRA, a creatinina aumenta pelo menos 0,5 mg / dl / dia, na CRF os produtos nitrogenados permanecem constantes. A existência ou presença de história de doença renal ou síndrome urêmica (astenia, anorexia, sonolência, cãibras, náuseas, vômitos, poliúria ou polidipsia de longa data), bem como hipocalcemia, hiperfosfatemia, anemia bem tolerada, hipercalemia e acidose hiperclorêmica , sugerem CRI, mas não descarta IRA ou surto de IRC.
-
Exclua obstrução do trato urinário: a história clínica (história de cólica renal, hematúria, trauma, gota, prostatismo, neoplasias abdominais e pélvicas e aneurismas da aorta) e ultrassonografia abdominal (rim, bexiga e próstata) e ginecológica nos fornecerá informações sobre tamanho e morfologia renal, tamanho da próstata, presença de balão vesical, sinais sugestivos de dilatação do trato urinário e achados diretos e indiretos de litíase. A evidência ultrassonográfica de rins pequenos é típica da IRC, rins normais ou grandes são mais freqüentes na IRA, mas não implica um diagnóstico definitivo, pois, em patologias como Diabetes, Amiloidose e Rim Policístico, causas de IRC, estas são geralmente de tamanho normal ou aumentado.Esta é a primeira etapa do exame que deve ser realizado em todos os pacientes com insuficiência renal. Se esse método não estiver disponível, uma simples radiografia abdominal pode diagnosticar litíase radiopaca, mas sua negatividade não exclui as radiotransparentes. Uma história de perdas extracorpóreas (sangramento, diarreia, diuréticos), redistribuição de ECL (aprisionamento gastrointestinal, pancreatite, rabdomiólise e edema) ou sinais clínicos de hipoperfusão renal (choque e insuficiência cardíaca) sugerem inicialmente uma origem pré-renal de IRA. O exame clínico revelará hipotensão, taquicardia, hipotonia ocular, sinal de vinco e mucosa seca com freqüência. No entanto, sua ausência não exclui o esgotamento de LEC. A presença de ascite, icterícia, estigmas hepáticos e / ou edema,sugerem uma origem hepática da diminuição do volume circulante responsável pela insuficiência renal. A existência de valvopatia grave, principalmente a esquerda, um IAM ou outras causas de Insuficiência Cardíaca, nos guiará à origem cardíaca da IRA pré-renal. Entre as causas de choque (sepse, dissecção aórtica, insuficiência adrenal ou hipofisária e doença cardíaca aguda) resultam em uma IRA pré-renal. Devido à sua natureza funcional, o ARF pré-renal melhora quando a causa original melhora. Por isso, quando se suspeita de depleção pura de hidrossalina, ela deve ser melhorada com expansão volumétrica, utilizando 1 a 2 litros de fluidos intravenosos em ritmo rápido, mas de acordo com a suficiência cardíaca e a idade do paciente.O uso de drogas pressoras com vários graus de expansão de volume deve ser considerado. Em pacientes idosos, em casos de choque e cardiopatias, recomenda-se a monitoração hemodinâmica invasiva com cateteres para medição da Pressão Venosa Capilar (PVC) ou uso de cateter de Swan-Ganz para medição da Pressão Venosa Capilar Pulmonar (PVCP). A resposta corretiva desses processos e a melhora do débito urinário com eles apontam para uma origem pré-renal. Se não melhorarem, apontam para um ATN de origem isquêmica. A determinação dos exames analíticos de sangue e urina constituem os pilares no diagnóstico diferencial da IRA, especialmente em 3 situações: IRA pré-renal, NTA e a oclusão total das artérias renais.As doses diuréticas não devem ser tomadas até que a composição da urina seja analisada, pois seu uso modifica a composição dos eletrólitos urinários. A excreção fracionada de sódio (EFNa) é o parâmetro mais específico. Em geral, valores menores que 1 sugerem origem pré-renal, enquanto valores maiores que 3 são vistos apenas em ATNs. Às vezes, valores intermediários de EFNa entre 1 e 3 podem ser vistos em ambas as situações, embora seja mais sugestivo de NTA. Na IRA por meio de contraste e pigmentos, o EFNA é geralmente menor que 1. A tabela a seguir mostra os índices urinários para o diagnóstico diferencial de IRA.
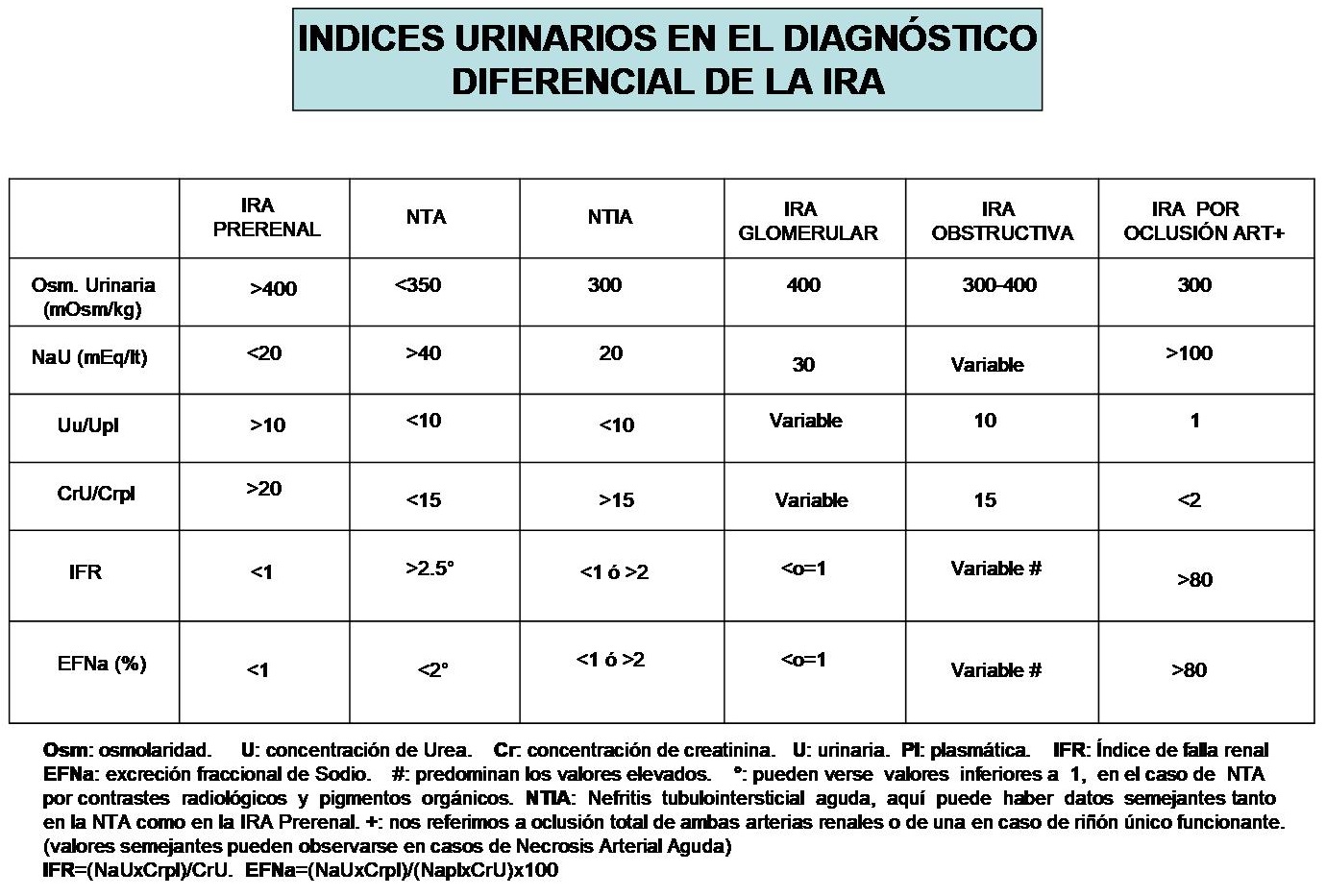
-
Existe evidência de doença vascular? A presença de anúria é um sintoma de comprometimento vascular importante e grave, embora também esteja presente na obstrução bilateral. O uso do ECO-Doppler fornece informações sobre artérias e veias renais, além de ser utilizado no diagnóstico de estenose arterial e trombose de veia renal, podendo ser útil no diagnóstico de IRA por NTA. Nestes casos, ao nível das artérias interlobares, ocorre aumento da resistência e diminuição do fluxo arterial, que se revertem com a resolução do quadro. Apesar de seu valor diagnóstico, em casos de suspeita de oclusão arterial aguda ou trombose renal, os estudos angiográficos convencionais continuam sendo a técnica de escolha.
-
Achados sugestivos de NTIA (Nefrite Tubulointersticial Aguda): descartada a etiologia hemodinâmica da IRA, deve-se considerar uma etiologia medicamentosa e / ou tóxica, o que requer uma anamnese referindo-se sobretudo a realização recente de exames radiológicos com contraste de medicamentos (eles podem causar IRA devido à toxicidade renal ou hipersensibilidade) e abuso de drogas. Proteinúria leve pode ser encontrada.
-
O exame dermatológico é importante, por exemplo. A presença de erupção cutânea morbiliforme sugere NTIA, a presença de nódulos, maculopápulas, petéquias ou eritema facial, vasculite ou LES. A presença de livedo-reticularis, uma doença ateroembólica.
-
Em relação ao sedimento urinário, na ATN, geralmente são encontrados apenas cilindros granulares e / ou hialinos, leucocitúria e hematúria microscópica. Sedimentos mais pesados (moldes amplos de ARI) sugerem outras formas de ARI parenquimatoso.
-
Biópsia Renal: indicada quando o quadro não progride favoravelmente em 3 semanas, pois neste período 65% dos NTAs evoluem favoravelmente ou deve ser realizada mais cedo se houver suspeita de outro tipo de IRA do parênquima.
- Outras determinações: dosagem de complemento sérico (C3, C4, CH50), crioglobulinas, Imunoeletroforese, ANCA (anticorpos anti-citoplasma neutrófilo), Anticorpos antinucleares e prática de arteriografia, cintilografia renal com Gálio, completam as ferramentas diagnósticas.